来源:消化世界
幽门螺杆菌感染是一种疾病状态,与许多消化系统疾病的发生密切相关。世卫组织将幽门螺杆菌列为人类胃癌的一级致癌物。幽门螺杆菌感染是胃癌最重要和可控的危险因素。根除幽门螺杆菌可以作为预防胃癌的主要措施。
目前,幽门螺杆菌的临床检测方法主要分为有创和无创两种,其中尿素呼气试验(UBT)是最常用的检测方法。UBT是一种利用放射性核素标记尿素检测人体幽门螺杆菌感染的非侵入性方法,具有准确、特异、快速的特点。UBT是经过严格检查建立的方法,其诊断准确率达95%以上。幽门螺杆菌胃炎京都全球共识、美国胃肠病学会幽门螺杆菌治疗指南、幽门螺杆菌感染治疗马斯特里赫特ⅴ共识和中国幽门螺杆菌感染治疗第五次全国共识报告都推荐UBT作为幽门螺杆菌感染诊断和根除后复查的首选方法。
据初步调查,目前中国有近2万家医疗机构开展UBT项目。尽管UBT在医疗机构中广泛用于幽门螺杆菌感染的诊断,但UBT的适应症、13C-尿素呼气试验(13C-UBT)和14C-尿素呼气试验(14C-UBT)之间的差异、UBT结果的解释以及UBT在早期胃癌筛查中的作用并不一致。迫切需要建立UBT检测幽门螺杆菌临床应用的专家共识,完善UBT的标准化,以推动UBT在幽门螺杆菌检测中的应用,促进胃癌早期筛查和幽门螺杆菌感染的防控。
一、幽门螺杆菌 检测 的临床背景
幽门螺杆菌感染是慢性胃炎、消化性溃疡、MALT淋巴瘤和胃癌的主要致病因素。根除幽门螺杆菌可以消除慢性胃炎的炎症反应,减缓胃萎缩或肠化生的进展,预防和促进消化性溃疡的愈合,降低消化性溃疡的复发率和并发症发生率,降低胃癌的风险。它是MALT淋巴瘤的一线治疗措施。
根据2017年第五次全国幽门螺杆菌感染治疗共识报告,中国人群幽门螺杆菌感染率高达40% ~ 60%。国家癌症中心2019年发布的全国肿瘤统计数据显示,2015年,我国胃癌新发病例约40.3万例,胃癌死亡约29.1万例,居恶性肿瘤发病和死亡的前三位。目前,我国胃癌的发病率和死亡率都很高,幽门螺杆菌是胃癌的一级致癌物。通过根除幽门螺杆菌来预防胃癌是可行的
二。UBT的适应症
UBT适用于所有需要检测幽门螺杆菌的人群,根据目前国内外幽门螺杆菌的指南和共识,以及胃癌早期预防和筛查的要求,制定了UBT的相关适应证(表1)。
表1成人尿素呼气试验的适应症和推荐强度
成人尿素呼气试验的适应症
强烈推荐
推荐
幽门螺杆菌根除治疗综述
√
消化性溃疡(无论是否活动,有无并发症史)
√
粘膜相关淋巴组织淋巴瘤
√
慢性萎缩性胃炎、肠化生和上皮内瘤形成
√
一级亲属有胃癌家族史。
√
内镜黏膜下剥离术后早期胃癌
√
慢性非萎缩性胃炎
√
服用非甾体抗炎药
√
质子泵抑制剂的长期治疗
√
消化不良没有调查,没有报警症状。
√
免疫性血小板减少症
√
其他原因不能解释的缺铁性贫血
√
其他原因不明的维生素B12缺乏症
√
无症状体检人群(包括胃良恶性疾病风险筛查)
√
幽门螺杆菌感染的家庭成员(年龄>:18岁)
√
对幽门螺杆菌检测感兴趣的个人
√
三。UBT的检测原理
幽门螺杆菌产生内源性和特异性的脲酶,可将尿素分解为氨(NH3)和二氧化碳(CO2),CO2在胃肠道吸收后通过肺部呼出进入血液循环。如图1所示,受检者口服放射性核素(13C或14C)标记的尿素后,如果胃内存在幽门螺杆菌,放射性核素标记的尿素可分解为放射性核素标记的CO2,扩散到血液中,然后从肺部呼出。通过采集受检者呼出气体,检测呼出气体中放射性核素标记的CO2,可以判断是否存在幽门螺杆菌感染。尿素是人体代谢的最终产物,是人体内的正常成分,在人体内分布广泛,服用后不会产生不良反应。
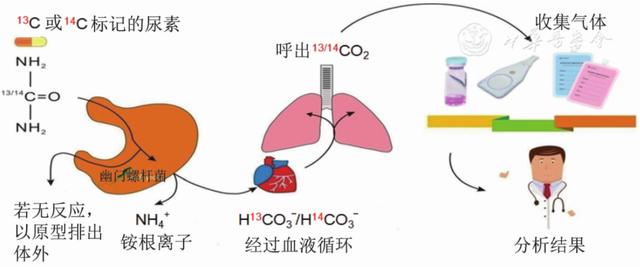
▲图1尿素呼气试验原理
(一)13C-UBT
13C-UBT可分为质谱和红外光谱,两者都是通过检测服用13C标记尿素30分钟后呼出气体中13Co2的增加来判断是否存在幽门螺杆菌感染。质谱由于成本高,分析时间相对较长,逐渐被红外光谱所取代。红外光谱的准确度与质谱相近,既满足了临床要求,又显著降低了对昂贵质谱设备的依赖,降低了设备的运行维护成本。
(二)14C-UBT
14C-UBT可分为闪烁法和电离法。闪烁法是一种UBT探测效率高的探测方法。目前主要有液体闪烁法和固体闪烁法。样品中的14C不断衰变产生β射线,β射线的能量激发闪烁体发出荧光。荧光经光电倍增管检测后,转换成电信号,得到样品的放射性。电离法利用高灵敏度的盖革-米勒计数管直接探测14C低能β射线,通过放大形成可探测的电脉冲,经过分析计算得到数据。因为它采用方便的干卡集气,所以使用起来极其方便,也称卡法。
(III)13C-UBT和14C-UBT之间的差异
13C-UBT和14C-UBT的准确度没有显著差异,其中13C是碳的稳定核素,没有放射性。如果用13C标记的尿素进行检测,需要扣除自然界中核素的13C背景,由于13C在不同地区丰度的差异,13C-ubt不能扣除恒定的背景值。因此,在进行13C-UBT时,需要采集同一患者服药前和服药后30分钟两个时间点的呼出气体进行检测。
14C是碳的不稳定核素,具有一定的放射性。衰变时释放低能β射线,生物半衰期约6小时。探测中使用的14C尿素剂量极小(约27.8 kBq),其辐射剂量约为1.59 μSv,仅为我国《电离辐射防护与辐射源安全基本标准》(GB18871-2002)规定的公众个人年有效剂量限值的1/1。认为我国含0.75 μCi的14C尿素胶囊用于体内诊断幽门螺杆菌感染,对环境、受检人员和操作人员几乎无辐射影响,是安全的,操作人员无需采取任何防护措施。由于大气和日常呼吸中没有明显的14C背景,14C-UBT只需采集一次测试呼吸。14C-UBT不推荐用于妊娠和哺乳。
四。UBT 的检测方法
(一)13C-UBT
1。收集第一种气体:
使用集气袋集气时,受试者保持正常呼吸,屏气10 s以上,然后呼出前半部分气体,弃掉,再将最后一部分肺气吹入集气袋,待气袋充满后立即盖上集气袋。使用采集管采集气体时,被测者呼吸正常,不要深呼吸。呼气时,应将吸管插入收集管底部,向收集管内轻轻呼气4 ~ 5 s(呼气不中断)。呼气时,慢慢拔出吸管,吸管离开管口后迅速拧紧收集管的盖子。收集后,做好标记。此时,收集样气(底部气体)。
2。吞服尿素13C试剂:
收集第一种气体后,立即使用尿素13C试剂。如果尿素13C试剂是颗粒或粉末,建议受试者在第一次呼气前后清洁口腔(用清水漱口)。吃胶囊的人不用清洁口腔。服药后应静坐、禁食、戒烟,并等待30分钟,避免剧烈活动。
3。收集第二种气体:
服药30分钟后,操作步骤同第一次集气,将气体吹入集气袋或集气管。此时,采集服用尿素13C试剂后30分钟的呼吸样本(样本气体)。不要从吸管中吸出被吸入收集管的气体。如果怀疑样品采集不规范,可以按照上述方法重新采集。
4。测试样本:
给医护人员2袋(管)气体,在各厂家提供的仪器上测试,会自动显示测试结果。未及时检测的样品应在阴凉、干燥、避光的环境中保存5 ~ 7天。
(二)14C-UBT
1。吞服尿素14C试剂:
试验前,受试者需要空腹部(禁食至少6小时)并通过饮水吞下一粒尿素14C胶囊。服药后应静坐禁食,避免剧烈活动,等待15 ~ 25分钟。
2。收集气体:
用液体闪烁法检测时,取出集气瓶和吹气管,通过吹气管向集气瓶内的液体缓慢吹气1 ~ 3 min。集气剂颜色由紫色变为无色时停止吹气,严禁反吸。用卡片法检测时,取出呼气卡(或集气卡)和吹气嘴,通过吹气嘴向集气卡内慢慢吹气,避免剧烈呼气,保证呼出的气体来自肺部,可取出换气,严禁反向呼吸。使用固体闪烁法检测时,取出闪烁取样瓶和吹气管,通过吹气管向瓶中慢慢吹气。卡片法和固体闪烁法的吹气时间为3 ~ 5 min。当呼气卡(或集气卡)上的指示片颜色大部分由蓝色变为白色或橙红色变为黄色时,可以停止吹气。
3。测试样本:
取下吹气管或喷嘴,放入普通医用垃圾桶内,将集气瓶、呼气卡(或集气卡)或闪光采样瓶交给医疗操作者。医护人员会根据厂家配套仪器的操作规程对采集的气瓶、呼气卡(或气卡)或闪光采样瓶进行检测,并打印诊断结果。未及时检测的标本应保存在阴凉、干燥、避光的环境中,可保存5 ~ 7天。
(三)UBT检测注意事项
1.测试前要求空腹部(空腹至少6小时),测试期间不允许剧烈活动。
2.应告知患者在吹气前充分了解吹气流程和注意事项,以免造成药物误用或无法采集到合格样本。
3.检测前停用各类抗生素至少4周,停用PPI、铋、H2受体拮抗剂2周,停用抗菌中药4周。
4.急性上消化道出血等疾病可能导致假阴性UBT,不建议使用UBT。
5.既往胃切除术可能导致假阳性或假阴性UBT,不推荐UBT。
五、UBT的质量控制
(一)管理要求
各级医院、体检机构、检验机构、诊所均可开设UBT。有条件的医疗机构可单独设立UBT检查区,或在内镜诊疗中心等科室设立UBT检查室,共享科室其他功能区。UBT检查应纳入医疗质量管理范围,附属医疗机构质控中心应进行质控管理。应建立药品或器械的采购、使用、管理和废弃处置的管理制度。开展设施定期维护和维修,建立健全岗位职责、检查登记、设备运行、消毒、资料管理和不良事件应急预案等制度。根据工作量,合理配置UBT检验区(室)的工作人员,经培训合格后上岗。检测室和候诊室应有通风设备,使用后的各种废物按普通医疗废物处理。
(二)UBT设备的质量控制
为了保持UBT测试仪器处于良好的工作状态,仪器应每月维护和测试一次。应使用标准阴性样品和标准阳性样品检测仪器是否正常,并记录维护和检测结果。13C-UBT测试仪使用阴性样品对红外光谱仪的每个通道进行单次测试,以δ超过基线值-1.5 ~ 1.5作为判断红外光谱仪正常测试状态的标准。在红外光谱仪的某个通道内,对同一浓度的呼气样本(使用Y型管)重复测量10次,10次测量的超标值的平均差值和标准误差应≤0.3。阳性样品检测,用一组超标值为4.0 ~ 8.0的标准样品对红外光谱仪的每个通道进行单次检测,标准样品(4.0 ~ 8.0)的测定值与标示量的偏差应≤1.5。用于14C-UBT液体闪烁或固体闪烁样品的测试仪的校准时间设定为1分钟。如果仪器工作正常,效率源的测量结果应为每分钟13 500 ~ 16 500个净计数(CPM)或每分钟27 000 ~ 33 000个衰变(DPM)。之后,测量背景样品3分钟。如果仪器正常工作,测量结果需要CPM≤60。用卡14C-UBT测试仪检查时,先检查背景,背景实测值为100 ~ 300,属于正常;使用效率卡进行3 ~ 5次测试,效率卡平均测试值与标示量的偏差应≤30%。
(三)UBT检测试剂的质量控制
1。配方和剂量:
13C-UBT中使用的核素尿素包括胶囊、颗粒等。研究表明,放射性核素尿素剂量越高,呼气中的超标值越高,检测越准确,但成本也会相应增加。相反,当放射性核素尿素的剂量过低时,幽门螺杆菌的假阴性率增加。认为目前采用设计良好的UBT方案,在放射性核素尿素剂量为50 ~ 75 mg时,可以保证探测精度。颗粒剂不需要在胃中崩解,起效快,但可能受到口腔细菌的干扰;胶囊可以减少口腔细菌的干扰,但会受到胶囊在胃中崩解速度的影响。一般来说,胶囊在胃中的崩解时间
2。关于检测试剂中胃酸化公式的建议:
研究表明,在13C-UBT检测试剂中加入柠檬酸有助于提高UBT检测的可靠性。其原理是柠檬酸可以降低胃内pH值,增加胃内酸度,从而增加幽门螺杆菌的脲酶活性,减少非幽门螺杆菌引起的假阳性现象,从而提高UBT检测的灵敏度和特异性,这对于萎缩性胃炎患者或正在服用抗酸剂的患者更为重要。目前国外文献建议在13C-UBT检测试剂中加入酸化剂,但国内13C-UBT检测试剂并不完全统一,还需要更多的临床研究来证实。对于14C-UBT,目前还缺乏相关的临床研究,是否需要酸化剂还有待进一步证实。
六。UBT试验结果的解释
(一)UBT试验结果的表示
临床上,13C-UBT可以根据服药前后呼出样品中13CO2/12CO2浓度比的变化来判断是否感染幽门螺杆菌。计算公式为(‰) = [(样气13CO2浓度/样气12CO2浓度)-(底气13CO2浓度/底气12CO2浓度)/(国际标准物质13CO2浓度/国际标准物质12CO2浓度)]×1 000‰,其中国际标准物质指Pee Dee Belemnite,代表13C的自然丰度。目前国内外普遍采用4.0的标准值作为截断值,≥4.0为幽门螺杆菌阳性,< 4.0为幽门螺杆菌阴性。
14C-UBT报告的阳性或阴性结果是通过检测样本中放射性核素衰变计数是否超过某一阈值(判断值)来确定的,而确定具体判断值是基于不同试剂和配套仪器检测的临床试验数据。结果的常用表达方法有液体闪烁法、固体闪烁法和卡片法。样品中14C的DPM≤99为阴性,卡片法CPM
(二)UBT试验结果临界值的处理
在临界值附近很难判断UBT的结果。应根据其他检测方法的结果确定幽门螺杆菌为阴性或阳性,或每2 ~ 3天再进行一次UBT。目前13C-UBT的临界值为2 ~ 6,14C-UBT的DPM临界值为50 ~ 199,笛卡尔方法的CPM临界值为25 ~ 75。
(三)UBT假阳性或假阴性结果的影响因素
除了尿素用量、检测仪器类型、气体收集时间等检测方法的误差。,UBT的假阳性主要是由于口腔和胃中微生物密度的干扰造成的。造成假阴性的主要因素有:急性上消化道出血引起的幽门螺杆菌抑制、胃内快速排泄空、服用PPI、铋、抗生素和具有抑菌作用的中药等。,需要根据临床情况合理解释和应用。如果存在假阴性或假阳性的危险因素,建议根据临床需要改用其他检测方法进行判断。
七。在根除了幽门螺旋杆菌之后
审核中的角色

接受幽门螺杆菌根除治疗后,应检查幽门螺杆菌是否已被根除。我国人群是幽门螺杆菌感染率较高的人群,在接受根除治疗后,无论相关临床症状是否缓解,都应再次进行相关检测,以确定幽门螺杆菌是否被成功根除。国内外一致建议幽门螺杆菌根除后评估首选UBT,根据要求,停用各类药物后,检测结果为阴性的患者仍有可能出现假阴性结果。建议患者每隔一段时间重复检测一次,以进一步明确幽门螺杆菌的根除情况,尤其是对有较强根除治疗指征的消化性溃疡、MALT淋巴瘤等幽门螺杆菌感染相关疾病患者。
八。UBT在早期胃癌筛查中的意义
《中国根除幽门螺杆菌与胃癌防控专家共识意见》(上海,2019)已明确幽门螺杆菌感染是胃癌最重要、最可控的危险因素,根除幽门螺杆菌应作为胃癌的首要预防措施。根除幽门螺杆菌可以降低中国人患胃癌的风险,有效预防胃癌。在胃癌高发区根除幽门螺杆菌的基础上,应逐步推广广泛根除幽门螺杆菌预防胃癌。在胃癌高发人群中,建议进行幽门螺杆菌筛查和治疗策略。在普通社区人群中,推荐幽门螺杆菌检测和治疗策略。幽门螺杆菌的筛查方法可采用UBT、血清学方法或粪便幽门螺杆菌抗原检测。在检测幽门螺杆菌结合胃蛋白酶原和胃泌素17的血清抗体时,如果幽门螺杆菌抗体呈阳性,可选择UBT来验证是否存在感染,如果UBT试验结果呈阳性,则根除。上述过程有利于早期胃癌筛查和幽门螺杆菌检测的同步开展,不仅有利于早期癌症筛查,还可以通过幽门螺杆菌检测和根除实现胃癌的预防,是一种值得推广的策略。
九。新型冠状病毒时期
UBT的发展和管理[/S2/]
自2020年初以来,由于新型冠状病毒,UBT在世界各地医院的发展受到了一定程度的限制。这一时期UBT正常发展的具体建议如下。
1.采样时做好通风和室内消毒。根据《医院空气体净化管理规范》要求,工作期间每天至少开窗通风两次,每次通风时间>:30 min,或用循环空气、紫外线等空气体消毒。每日检查结束后,各诊室当天进行紫外线消毒,每天至少一次,每次消毒时间>:60 min(从开灯时5 min开始计算照射消毒时间),并做好记录。
2.受试者可以在通风处收集气体。如果使用集气管(瓶)进行集气,则不需要摘下面罩,直接将集气管(瓶)伸入面罩内进行吹气即可。
3.建议医疗机构UBT检测医务人员的防护要求应与同一机构、同一专业的门诊部保持一致。根据相关要求配置个人防护用品。保持医患距离,工作人员可从指定出入口进出工作区域。建议有条件的机构可以设立专用通道。
4.新型冠状病毒可以通过潜在的气溶胶传播途径存在。除了消毒、通风等有效防控措施外,UBT检测设备的气体过滤功能也很重要。在13C-UBT运行期间,测试设备吸入的气体将经过除湿和吸收CO2后排放到周围环境中。建议测试设备配备空气体过滤装置,以便对设备测试后排放的气体进行过滤净化。14C-UBT测试设备在分析气体时没有任何排气过程,因此没有必要在设备上增加空气体过滤装置。
总之,UBT是目前广泛使用的幽门螺杆菌检测方法,需要规范应用。应特别注意标本采集方法、气体采集时间的控制,检测方法的标准化,检测结果的合理解释,使UBT在早期胃癌筛查和幽门螺杆菌检测中发挥更大的作用。
#医生报中超# #健康科学资格赛# #中超#








